一个比较烧脑的病例。
诊断与治疗的过程可谓一波三折……
病史简介:
女性,72岁,左侧中下腹隐痛持续加重1月。门诊B超提示左上腹包块,考虑为肿大融合淋巴结。
门诊胃肠镜均无特殊发现。CA125:287u/ml,CA153:130u/ml。收住血液科。
入院后,
PET-CT:腹膜后腹主动脉旁、髂血管旁、心隔区多发淋巴结肿大,上腹部者中央明显坏死,考虑恶性肿瘤转移。
CT引导下粗针穿刺活检,成功穿出5条组织。
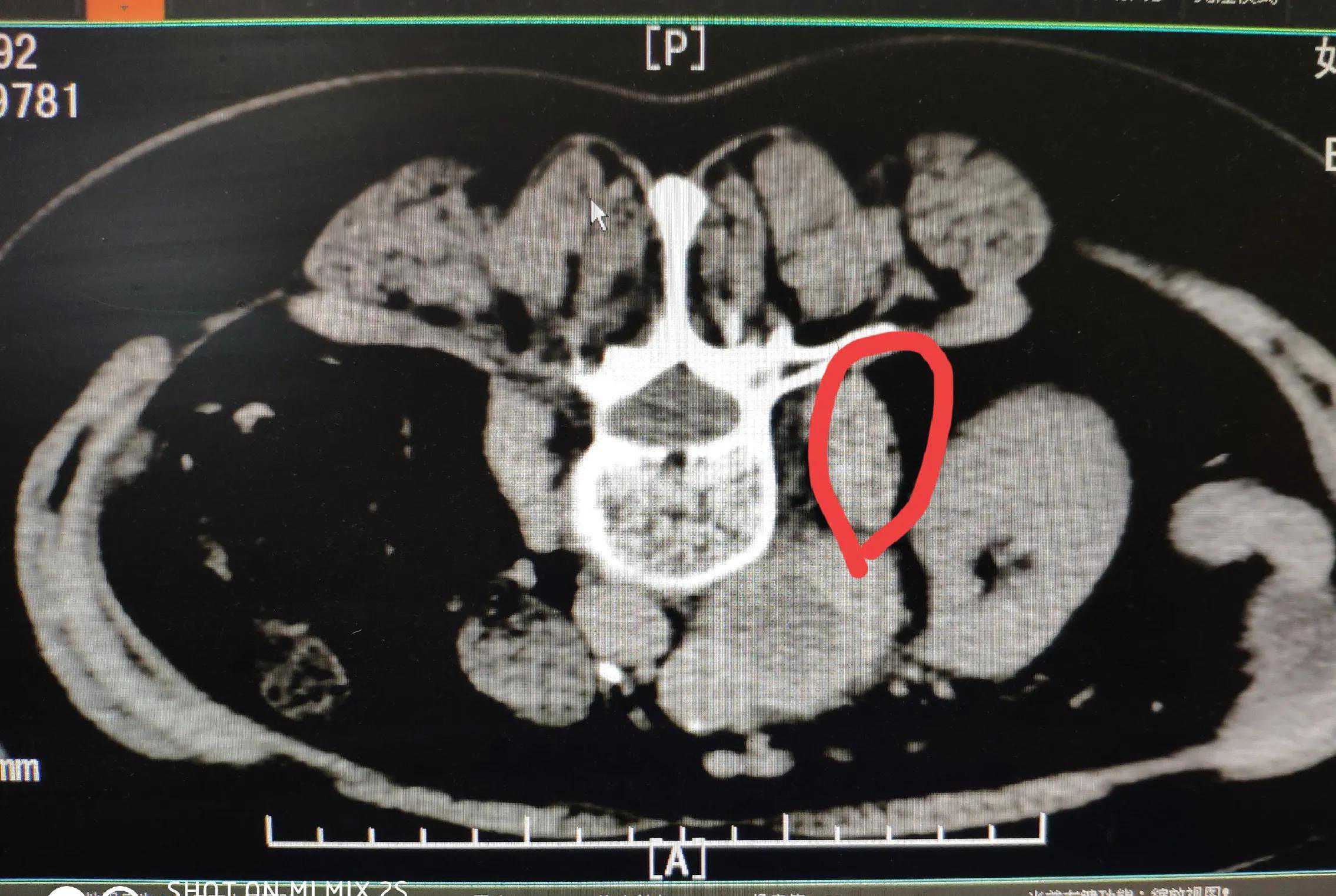
CT显示的肿瘤
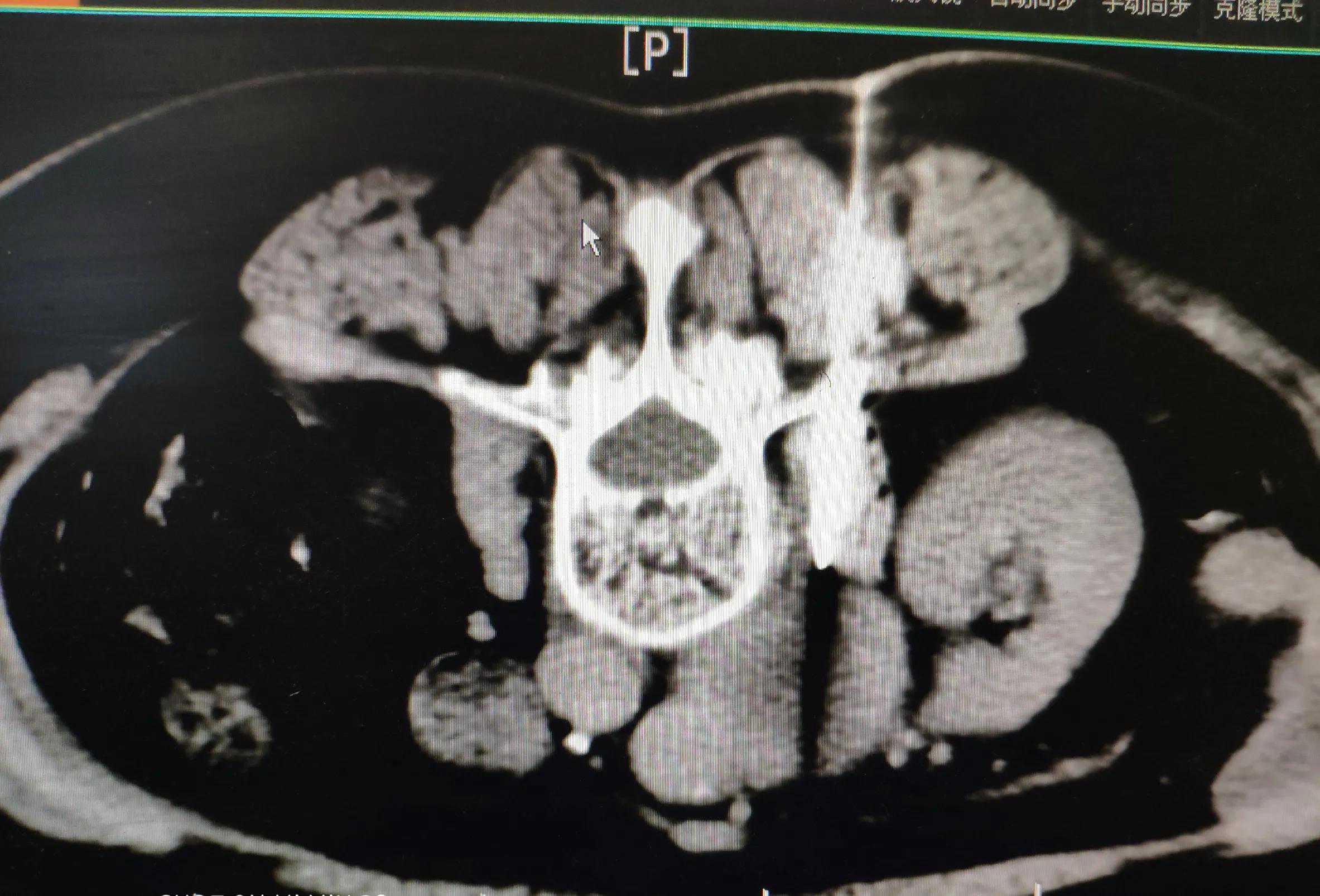
CT引导下穿刺
病理:多条坏死物,纤维组织中见高度异型上皮细胞巢,考虑为转移性低分化癌。
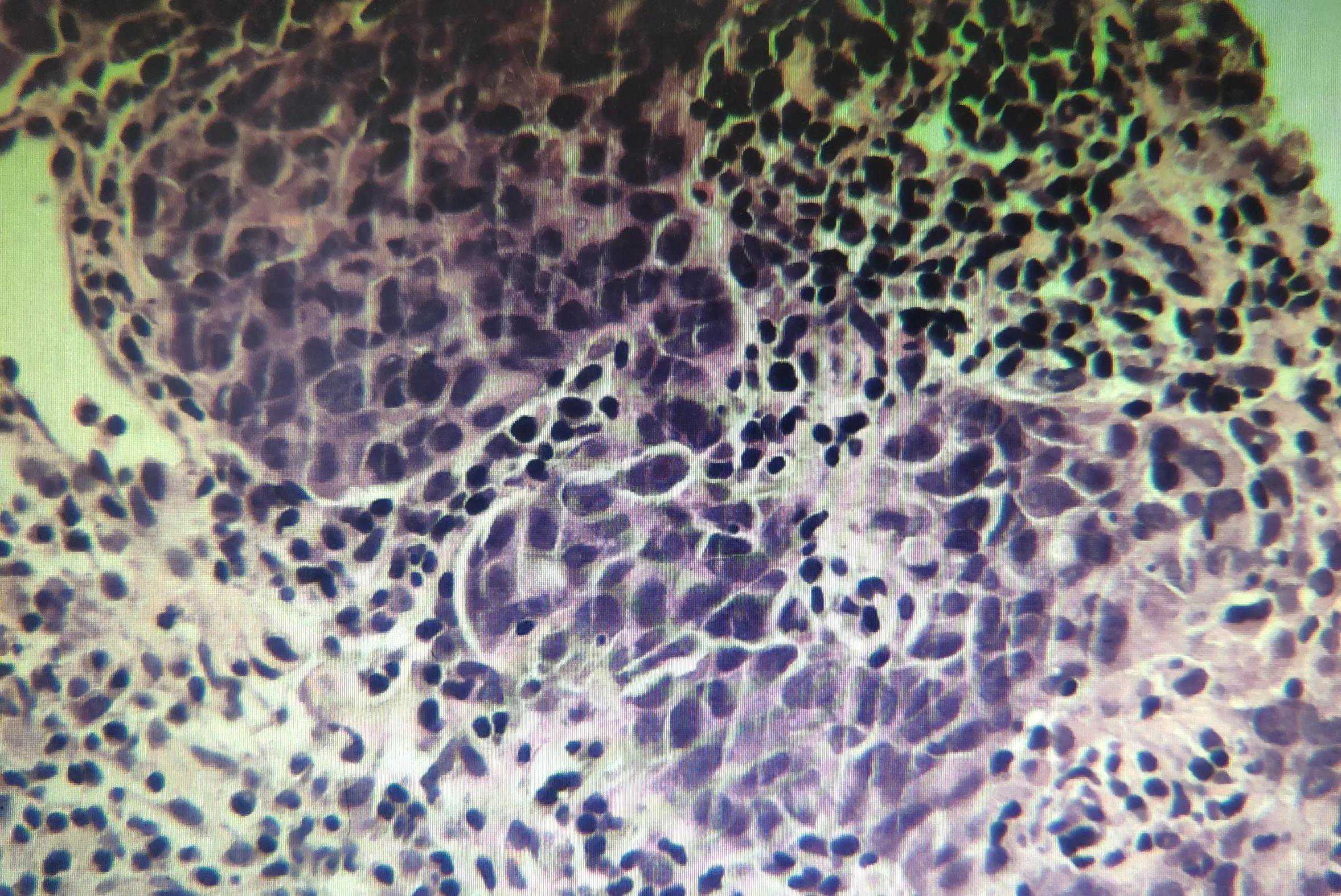
穿刺活检HE切片

免疫组化染色结果
虽然明确了转移性腺癌,但是原发灶并不确定,虽然免疫组化有提示,但影像学资料在盆腔并没有提示有明确的病灶。
多学科会诊MDT:肿瘤科,妇产科,普外科就病人的诊断与治疗谈了各自专业的意见。
虽然原发灶不确定,但腺癌晚期没有异义。后续检查与治疗,分歧较大。
肿瘤科认为,晚期肿瘤,已有组织活检,病理明确诊断为腺癌,手术机会小,建议立即行基因检测,化疗+靶向,争取降期,目前再追究原发部位意义不大。
家属子女是医生,比较积极,最终转到妇科,选择了手术——剖腹探查。
术中:盆腔无腹水,肝、胆、肾、肠管、系膜、腹膜表面光滑,未见结节,腹主动脉旁多枚肿大淋巴结,质地硬,最大一枚位于腹主动脉左后方近肾静脉水平,大小10*4*4CM。子宫萎缩,双侧卵巢萎缩,左侧输卵管伞端见一结节状肿块,大小2*2*1cm。
左输卵管肿瘤快速:输卵管长6cm,直径0.5cm,伞端膨大,呈灰白色,剖开,呈实性,灰白色。镜下:低分化腺癌。
应该是原发肿瘤了。行全子宫及双附件切除,盆腔淋巴结清扫,后腹膜淋巴结切除。
术后病理:输卵管浆液性乳头状癌,差分化,与转移癌同源,后腹膜淋巴结转移。
术后病人恢复良好,后续完成了肿瘤基因检测,正在进行辅助治疗。
本例诊断治疗顺利进行,达到了肿瘤根治切除的目的(R0),有效降低了肿瘤负荷,为后期治疗打下了良好的基础。对病人来说得到了最为理想的治疗获益。
在诊断与治疗的决策中,病人家属的理解、信任与配合十分重要。病人的最大获益往往得益于他们的明智选择。







